Verbesserung der Früherkennung psychischer Belastungen bei Krebs
Und Überweisung an die Psychoonkologie durch ein elektronisches Belastungs-Screening
Janine Spitzhüttl, Karin Ribi, Daniel M. Aebersold, Timo Nannen, Sabine Kaufmann-Schopfer, Jürg Bernhard & Alexander Wünsch
Psychotherapie-Wissenschaft 16 (1) 2026 25–33
www.psychotherapie-wissenschaft.info
https://doi.org/10.30820/1664-9583-2026-1-25
Zusammenfassung: Psychische Belastungen, Angst- und Depressionssymptome sind bei onkologischen Patient*innen häufig, werden jedoch in der klinischen Routine nicht immer systematisch erfasst. Elektronische Belastungsscreenings könnten die Früherkennung erleichtern und eine patientenzentrierte Zuweisung zu psychoonkologischen Unterstützungsangeboten fördern. Ziel dieser Studie war es, die Machbarkeit der Implementierung eines wiederholten elektronischen Belastungsscreenings (eDistressScreen) in der onkologischen Routineversorgung am Inselspital, Universitätsspital Bern zu evaluieren. Die vorliegende Machbarkeitsstudie umfasste erwachsene Patient*innen mit soliden Tumoren oder hämatologischen Erkrankungen zu Beginn einer neuen onkologischen Behandlung. Das elektronische Screening wurde zur Baseline sowie nach 3, 6 und 12 Monaten über die E-Health-Plattform Evita durchgeführt. Erfasst wurden psychische Belastung (Distress-Thermometer), depressive Symptome (PHQ-9) und Angstsymptome (GAD-7). Zusätzlich wurden Präferenzen für eine psychoonkologische Kontaktaufnahme sowie die Benutzerfreundlichkeit mittels System Usability Scale (SUS) erhoben. Von 80 angefragten Patient*innen gaben 76 (95%) ihre Einwilligung zur Studienteilnahme. Das Baseline-Screening wurde von 59 Teilnehmenden (78%) ausgefüllt; die Teilnahmequoten lagen über 12 Monate zwischen 63 % und 70 %. Insgesamt wurden 14 % der Screenings selbstinitiiert durchgeführt. Zu Baseline wiesen 44 % der Teilnehmenden eine erhöhte psychische Belastung auf. Über alle Messzeitpunkte hinweg zeigten sich rückläufige Mittelwerte für psychische Belastung, Angst- und Depressionssymptome. 23 % der belasteten Patient*innen äusserte den Wunsch nach psychoonkologischem Kontakt, während auch ein geringer Anteil an Patient*innen mit niedriger Belastung Unterstützungsbedarf angab (12%). Die Benutzerfreundlichkeit des elektronischen Screenings wurde überwiegend als gut bewertet (SUS ≥ 70). Das wiederholte elektronische Belastungsscreening erwies sich als umsetzbar und benutzerfreundlich. Die Diskrepanz zwischen angegebener Belastung und subjektivem Unterstützungswunsch unterstreicht die Notwendigkeit, neben standardisierten Screeningwerten auch individuelle Präferenzen systematisch zu erfassen. Elektronische Screeningverfahren können einen wichtigen Beitrag zu einer patientenzentrierten psychoonkologischen Versorgung leisten, erfordern jedoch eine Kombination mit persönlichem Kontakt im Behandlungsteam sowie die Berücksichtigung individueller Präferenzen und umfassender Informationen zu Unterstützungsangeboten.
Schlüsselwörter: Machbarkeitsstudie, psychische Belastung bei Krebspatient*innen, Angst, Depression, elektronisches Screening, E-Health, Patientenpräferenzen, Machbarkeitsstudie
Ein erheblicher Anteil onkologischer Patient*innen leidet unter psychischer Belastung oder weist sogar eine psychische Störung auf (Donovan et al., 2020; Getie et al., 2025). Metaanalysen zeigen, dass global die Prävalenz depressiver Symptome bei 33 % und für Angstsymptome bei 31 % liegt (Getie et al., 2025). Eine grossangelegte Studie in Deutschland mit etwas mehr als 4.000 Krebserkrankten ermittelte eine Prävalenz von 13.8% für mittelschwere oder starke Angst mit einem um das 2,7-fache erhöhten Risiko für Angstsymptome im Vergleich zur deutschen Allgemeinbevölkerung (Goerling & Mehnert, 2018). In einer Studie aus Österreich zeigte etwas mehr als ein Drittel (35%, n = 7.509) der Krebsbetroffenen Symptome von Angstzuständen oder Depressionen (28%) und jede sechste Person hatte sehr wahrscheinlich eine psychiatrische Erkrankung, wobei Frauen häufiger betroffen waren (Zeilinger et al., 2022). Neben den unmittelbaren negativen Auswirkungen von psychischen Belastungen auf die Lebensqualität sind insbesondere depressive Symptome und Angstzustände mit einer erhöhten krebsspezifischen Mortalität sowie mit geringeren Überlebensraten assoziiert (Wang et al., 2020).
Die relativ hohe Prävalenz psychischer Belastungen bei Krebserkrankten hat dazu geführt, die Belastung als sechstes Vitalzeichen in der Krebsbehandlung aufzunehmen (Bultz & Johansen, 2011). In klinischen Leitlinien wird daher empfohlen, Krebserkrankte nach deren Belastung zu befragen, vorzugsweise mithilfe eines systematischen Screenings (Andersen et al., 2023; Grassi et al., 2023; Pirl et al., 2014). Für ein erfolgreiches Belastungsscreening sind drei Schritte erforderlich: 1) Identifizierung belasteter Krebserkrankte mittels validierter Screeninginstrumente, 2) die Überweisung an geeignete Unterstützungsdienste, 3) die Verfügbarkeit evidenzbasierter Behandlungsangebote (Carlson, 2013; Zimmermann et al., 2025). Eine Indikation zur Überweisung an psychoonkologische Dienste besteht, wenn die festgelegten Schwellenwerte des verwendeten Screeninginstruments überschritten werden. Ergänzend sollte der subjektive Unterstützungswunsch der Betroffenen erfasst werden, um individuelle Bedürfnisse unabhängig vom objektiv erhobenen Bedarf bzw. der gemessenen psychischen Belastung abzubilden (Dreismann & Zimmermann, 2023).
In der Schweiz wird ein Belastungsscreening zwar empfohlen, ist jedoch bislang nicht flächendeckend in der Standardversorgung etabliert (Schweizerische Gesellschaft für Psychoonkologie 2014). Zudem liegen bisher nur wenige Daten zur Inanspruchnahme von Belastungsscreenings und daraus resultierender Überweisungen in Schweizer Krebszentren vor. Eine Studie des Universitätsspitals Basel zeigte, dass von 333 gescreenten Personen mit einer Belastung oberhalb des festgelegten Schwellenwerts 25 % den psychoonkologischen Dienst in Anspruch nehmen wollten, 33 % unentschlossen waren und 42 % keine entsprechende Absicht hatten (Tondorf et al., 2018).
Mit dem technologischen Wandel wird eine regelmässige elektronische Bewertung von Symptomen, Nebenwirkungen und der Lebensqualität für Krebserkrankte zugänglich (Van Den Hurk et al., 2022). Nutzer*innen erhalten eine Rückmeldung zum Schweregrad ihrer Belastung, sodass bei einem auftretenden Problem nicht sofort eine Gesundheitsfachperson aufgesucht werden muss. Dementsprechend wurde die Einführung eines elektronisch zugänglichen und benutzerfreundlichen Systems als ein wichtiger Faktor für ein erfolgreiches Belastungs-Screening identifiziert (Fitch et al., 2018). Am Inselspital, Universitätsspital Bern wurde das Belastungsscreening bis zum Jahr 2021 papierbasiert durchgeführt. Die Patient*innen wurden vor einer Konsultation zu Beginn der Behandlung sowie etwa drei Monate später gebeten, das Distress-Thermometer (Holland et al., 2010; Mehnert et al., 2006) in Papierform auszufüllen. Auf Grundlage der erreichten Belastung erfolgte eine Zuweisung an entsprechende Unterstützungsdienste durch ein Mitglied des Behandlungsteams. Dieser Screeningansatz wurde jedoch nicht systematisch in den Behandlungsprozess integriert.
Das übergeordnete Ziel der vorliegenden Studie war es, eine systematische psychoonkologische Versorgung bestmöglich in den Behandlungsprozess zu integrieren und die Implementierung eines elektronischen Belastungsscreenings in die klinische Praxis zu evaluieren. Dabei wurde die Machbarkeit eines wiederholten elektronischen Belastungsscreenings zur Erfassung psychischer Belastungen untersucht, um Patient*innen eine Selbstüberweisung zu Unterstützungsdiensten zum individuell passenden Zeitpunkt zu ermöglichen.
Methodisches Vorgehen
Studiendesign: Die vorliegende Studie wurde als eine Machbarkeitsstudie konzipiert (Singer et al., 2017), um zu prüfen, ob das Screening am Universitätsspital Bern wie vorgesehen implementiert werden kann. Es wird empfohlen, die Einführung einer neuen Screeningmethode zunächst in kleinem Massstab zu testen, um Prozesse zu evaluieren und die Nachhaltigkeit der Implementierung sicherzustellen (Fitch et al., 2018).
Auswahl und Rekrutierung der Teilnehmenden: Teilnehmen konnten Patient*innen, die folgende Einschlusskriterien erfüllten: 1) mindestens 18 Jahre alt; 2) Diagnose einer soliden Tumor- oder hämatologischen Krebserkrankung; 3) Beginn einer neuen Behandlung in der Abteilung für Medizinische Onkologie; in der Abteilung für Radio-Onkologie oder im Brust- und Gynäkologischen Zentrum des Universitätsspitals Bern; 4) ausreichende deutsche Sprachkenntnisse; 5) Besitz und sichere Nutzung eines Smartphones, Tablets oder Computers; 6) schriftliche Einverständniserklärung zur Teilnahme an der Machbarkeitsstudie.
Patient*innen wurden von der Studie ausgeschlossen, wenn sie das Vorgehen nicht ausreichend verstanden, bspw. aufgrund von Sprachbarrieren, schweren psychischen Störungen oder Demenz. Die Rekrutierung erfolgte fortlaufend. Ein*e Studienkoordinator*in überprüfte alle Patient*innen mit neuer Diagnose anhand der Einschlusskriterien und fragte sie zur Teilnahme an. Bei Patient*innen, die eine Teilnahme ablehnten, wurden die Gründe für die Nichtteilnahme dokumentiert. Nach Erhalt der schriftlichen Einverständniserklärung informierte der*die Studienkoordinator*in die Teilnehmenden über das weitere Vorgehen, insbesondere wie auf das elektronische Screening zugegriffen und dieses ausgefüllt werden konnte.
Ablauf des elektronischen Belastungsscreenings: Das elektronische Screening wurde wiederholt zu festgelegten Zeitpunkten durchgeführt: zu Beginn der Behandlung (Baseline, BL; innerhalb eines Monats nach der ersten onkologischen Konsultation) sowie drei (M3), sechs (M6) und zwölf Monate (M12) danach. Um die Teilnahme zu erleichtern, erhielten die Teilnehmenden eine automatische Benachrichtigung per E-Mail oder eine Push-Benachrichtigung, die zum Screening aufforderte. Zusätzlich konnten die Teilnehmenden das Screening zu jedem Zeitpunkt selbst initiieren.
Verwendete Screeninginstrumente: Das standardisierte Screening zu psychischer Belastung, Depressivität und Angst erfolgte mittels drei validierter Instrumente, die im psychoonkologischen Kontext etabliert sind (Zimmermann et al., 2025).
Psychische Belastung (Psychological Distress, Holland et al., 2010; Mehnert et al., 2006): Das vom National Comprehensive Cancer Network (NCCN) konzipierte «Distress Thermometer (DT)» ist ein Instrument zur Erfassung psychosozialer Belastungen bei Personen mit Krebserkrankungen. Das DT besteht aus einem einzelnen Item: «Bitte kreisen Sie die Zahl [0–10] ein, die am besten beschreibt, wie stark Ihre Belastung in der vergangenen Woche einschließlich heute war.» (Abb. 1). Für die validierte deutsche Version des DT wird ein Cut-off-Wert von ≥5 als klinisch relevante Belastung empfohlen (Mehnert et al., 2006). Dabei ist zu beachten, dass es sich beim DT um ein Screeningverfahren handelt, das lediglich Hinweise auf eine klinisch relevante Belastung liefert und keine diagnostische Testung ersetzt.
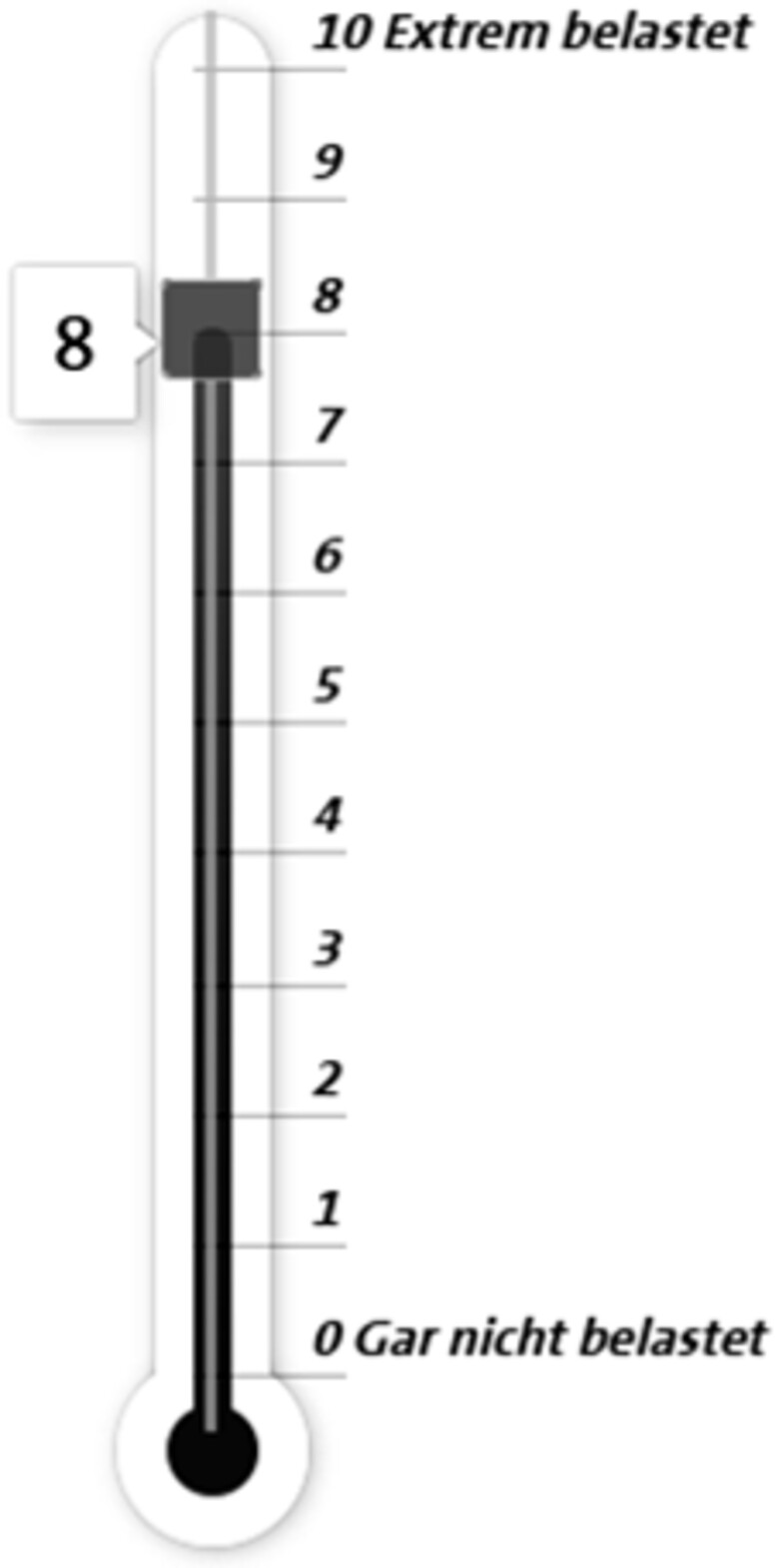
Abb. 1: Distress-Thermometer zur Erfassung der psychischen Belastung ; Darstellung für die Studienpatient*innen
Depressive Symptome (Patient Health Questionnaire PHQ-9, Kroenke et al., 2001): Der PHQ-9 ist ein Selbstbeurteilungsfragebogen, der aus neun Fragen besteht und zur Erfassung des Vorliegens und des Schweregrads depressiver Symptome eingesetzt wird. Die Antwortoptionen reichen von «0» (überhaupt nicht) bis «3» (beinahe jeden Tag), wobei sich ein Gesamtwert von 0 bis 27 ergibt. Der etablierte Cut-off-Wert für den PHQ-9 liegt bei ≥10. Die empfohlenen Schweregradeinteilungen sind wie folgt: keine Depression (0–4), leichte Depression (5–9), mittelgradige Depression (10–14), mittelgradig schwere Depression (15–19) und schwere Depression (20–27) (Zimmerman, 2019). Für onkologische Patient*innen wird ein niedrigerer Cut-off-Wert von ≥8 empfohlen (Andersen et al., 2014).
Angstsymptome (Generalized Anxiety Disorder Scale-7 GAD-7, Spitzer et al., 2006) wurden mit dem GAD-7, einem Selbstbeurteilungsfragebogen bestehend aus sieben Fragen und zur Erfassung generalisierter Angstsymptome, erhoben. Der Schweregrad der Symptome wird anhand der berichteten Antwortkategorien erfasst, denen Punktwerte zugeordnet sind («überhaupt nicht» = 0 Punkte, «an einzelnen Tagen» = 1 Punkt, «an mehr als der Hälfte der Tage» = 2 Punkte, «beinahe jeden Tag» = 3 Punkte). Der Gesamtwert reicht von 0 bis 21. Die Cut-off-Werte von 5, 10 und 15 definieren jeweils leichte, mittelgradige und schwere Angstsymptome. Bei Verwendung des GAD-7 als Screeninginstrument wird ein Cut-off-Wert von ≥10 empfohlen.
Zusätzliche Symptome: Ausserdem wurden Müdigkeit und Schmerzen auf einer numerischen Bewertungsskala von 0 bis 10 erfasst (Butt et al., 2008) sowie bis zu drei weitere aktuelle Symptome angegeben. Die Daten hierfür wurden jedoch nicht in der Machbarkeitsstudie berücksichtigt.
Überschritt eines der drei Screeninginstrumente (allgemeine psychische Belastung, Depressivität oder Angst) den jeweiligen Cut-off-Wert, wurden die Patient*innen gebeten, anhand der folgenden Antwortoptionen ihre Präferenz für eine Überweisung an den psychoonkologischen Dienst anzugeben. 1) Ich möchte momentan keinen Kontakt; 2) Ich melde mich selbst beim behandelnden Arzt oder einer Pflegefachperson; 3) Der behandelnde Arzt oder eine Pflegefachperson soll sich bei mir melden; 4) Ich melde mich selbst beim psychoonkologischen Dienst; 5) Der psychoonkologische Dienst soll sich bei mir melden.
Die Benutzerfreundlichkeit des digitalen Screenings wurde mit der System Usability Scale (SUS) bewertet (Brooke, 1996; Kortum & Bangor, 2013). Dabei handelt es sich um einen weitverbreiteten, standardisierten Fragebogen zur Messung der Nutzerzufriedenheit, der aus zehn Items mit einer 5-stufigen Likert-Skala von «1 = stimme überhaupt nicht zu» bis «5 = stimme voll zu» besteht. Rohwerte werden in Werte zwischen 0 und 100 transformiert, wobei Werte über 70 auf eine gute Gebrauchstauglichkeit hinweisen (Kortum & Bangor, 2013).
Erfasst wurden zudem soziodemografische Informationen wie Alter, Geschlecht, Staatsangehörigkeit, Berufstätigkeit/Schulstatus sowie Verwandtschaft/Ehestand. Zu den klinischen Daten gehörten die Art der Krebserkrankung, die Art der Behandlung (Chemotherapie, Bestrahlung, Operation) und der Behandlungsstatus (aktuell in Behandlung oder nicht).
Datenerhebung: Für das elektronische Belastungsscreening wurde die E-Health-Plattform Evita genutzt. Über Evita können Patient*innen ihre Gesundheitsdaten verwalten, Einsichten in ihre Akten vornehmen und Zugriffsrechte selbst steuern. Zum Zeitpunkt der Studieninitiierung wurde die Plattform von Swisscom Health AG, einem Unternehmen des grössten Schweizer Telekommunikationsanbieters, betrieben. Mehrere Kliniken des Universitätsspitals Bern (z. B. Dermatologie, Rheumatologie, Physiotherapie) nutzten zum damaligen Zeitpunkt Evita bereits für patientenzentrierte Dienstleistungen. Die Plattform entspricht den Schweizer Datenschutzbestimmungen. Das elektronische Belastungsscreening wurde als zusätzlicher Service für alle Patient*innen des Universitätsspitals angeboten, unabhängig von einer Studienteilnahme. Nach der Registrierung auf Evita und der Zustimmung zur Datenschutzvereinbarung konnten sich Patient*innen über das Dashboard zum «University Cancer Center Inselspital (UCI)» anmelden oder wurden vom Studienpersonal eingeladen. Anschliessend füllten sie die Screeningfragen aus. Die Ergebnisse der drei eingesetzten Instrumente wurden automatisch berechnet und den Teilnehmenden angezeigt. Bei Überschreiten der jeweiligen Cut-off-Werte führten die Ergebnisse unmittelbar zu einer Empfehlung für eine Überweisung, wobei individuelle Präferenzen der Patient*innen berücksichtigt werden konnten (s. o.). Die Ergebnisse wurden kontinuierlich in grafischer Form dargestellt, sodass Veränderungen der Punktwerte im Verlauf sichtbar waren. Patient*innen hatten zudem jederzeit die Möglichkeit, ihre Ergebnisse als PDF aus Evita abzurufen.
Ergebnisse
Studienteilnehmer*innen und Machbarkeit: Insgesamt wurden 421 Patient*innen auf die Erfüllung der Auswahlkriterien geprüft. Wie in Abbildung 2 dargestellt, kam es bei einigen Patient*innen aus verschiedenen Gründen nicht zu einer Studienteilnahme oder diese wurde abgelehnt. Von den 421 potenziell geeigneten Patient*innen wurden 80 Personen (19%) zur Teilnahme angefragt, wovon 76 Personen (95% der Anfragen) ihre schriftliche Einwilligung gaben. Das Screening zur Baseline (BL) wurde von 59 Teilnehmenden (78%) ausgefüllt. Nach 3 Monaten (M3) nahmen 51 Personen (67%), nach 6 Monaten (M6) 53 Personen (70%) und nach 12 Monaten (M12) 48 Personen (63%) am Screening teil. Während der Studie führten die Teilnehmenden insgesamt 29 selbstinitiierte Screenings durch, was 14 % der gesamten Screenings (n = 211) über alle Messzeitpunkte ausmacht. Sieben Datensätze gingen versehentlich auf der Evita-Plattform verloren.
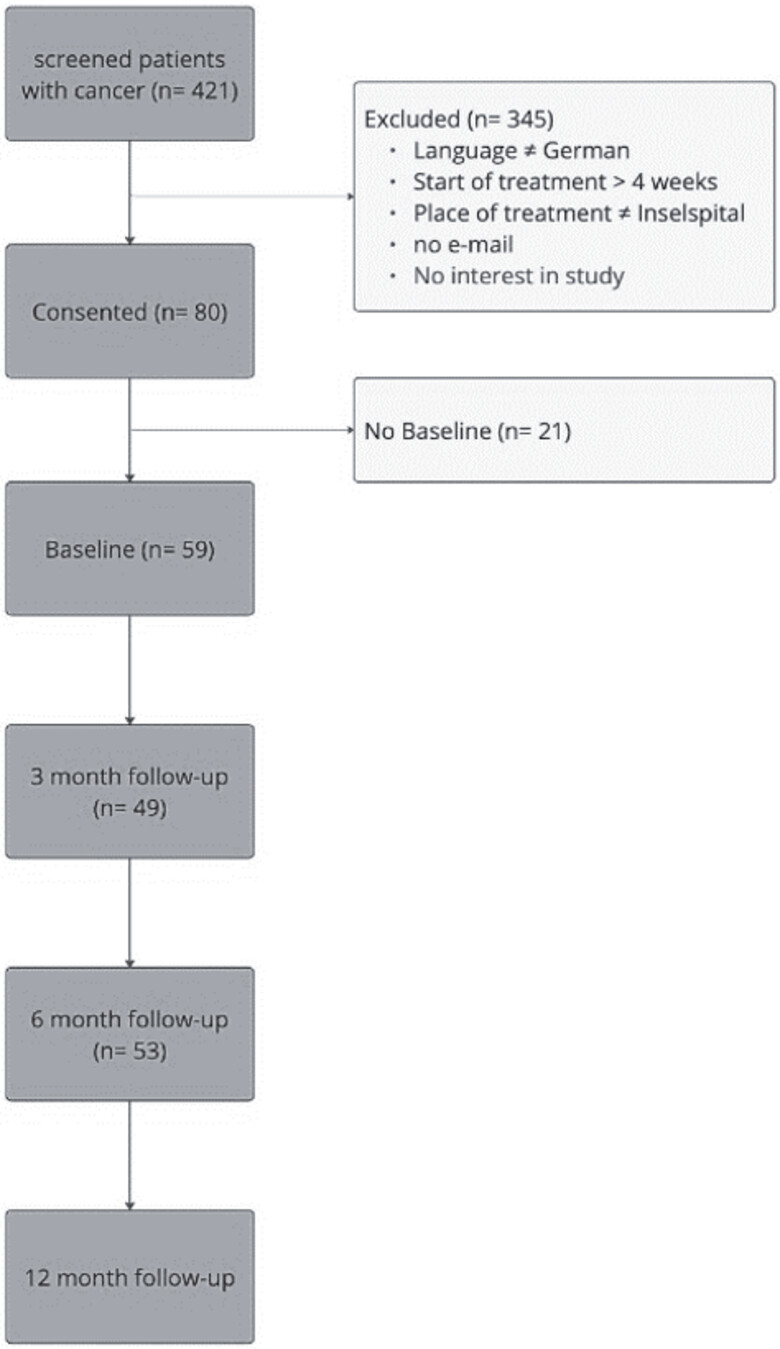
Abb. 2: Rekrutierung der Teilnehmenden
Soziodemographische und klinische Merkmale der Teilnehmenden: Zu Studienbeginn lag das Alter der Patient*innen, die die Studie abschlossen, zwischen 34 und 78 Jahren (M = 61.5). Von den insgesamt 59 Teilnehmenden waren lediglich 6 Personen (10%) jünger als 40 Jahre. Die Mehrheit der Teilnehmenden waren Männer (n = 46; 78 %), überwiegend mit Prostatakarzinom, gefolgt von malignen Erkrankungen des Hals-Nasen-Ohren-Bereichs. 13 Frauen (22%) nahmen an der Studie teil, wobei die meisten von ihnen an einem Mammakarzinom erkrankt waren.
Psychische Belastung, Angst und Depression der Teilnehmenden bei BL: Zum BL-Zeitpunkt wiesen 26 Teilnehmende (44%) eine erhöhte psychische Belastung auf, während 33 Teilnehmende (56%) unauffällige Werte zeigten. Erhöhte Angstwerte fanden sich bei 3 Teilnehmenden (5%). Erhöhte Depressionswerte wurden bei 10 Teilnehmenden (17%) beobachtet.
Psychische Belastung, Angst und Depressivität über die Messzeitpunkte: Über alle Messzeitpunkte und Teilnehmenden hinweg zeigten sich rückläufige Werte der psychischen Belastung sowie der Angst- und Depressionssymptomatik. Die durchschnittliche psychische Belastung über alle Teilnehmenden betrug zur Baseline M = 4.59 (SD = 2.43) und verringerte sich bei M3 auf M = 4.02 (SD = 2.77), bei M6 auf M = 3.21 (SD = 2.50) und bei M12 auf M = 3.03 (SD = 2.40). Auch die Angstwerte nahmen im Studienverlauf ab (BL: M = 3.54, SD = 2.98; M3: M = 3.14, SD = 3.77 und M6: M = 2.88, SD = 2.43) und blieben bis M12 weitgehend stabil (M = 3.13; SD = 3.71). Für die Depressionswerte zeigte sich ebenfalls ein kontinuierlicher Rückgang (BL: M = 4.78, SD = 3.63; M3: M = 3.92, SD = 3.46; M6: M = 3.54, SD = 3.41; M12: M = 3.22, SD = 3.06). Abbildung 3 fasst die Anteile erhöhter psychischer Belastung, Angst und Depression zu den Messzeitpunkten BL, M3, M6 und M12 zusammen.
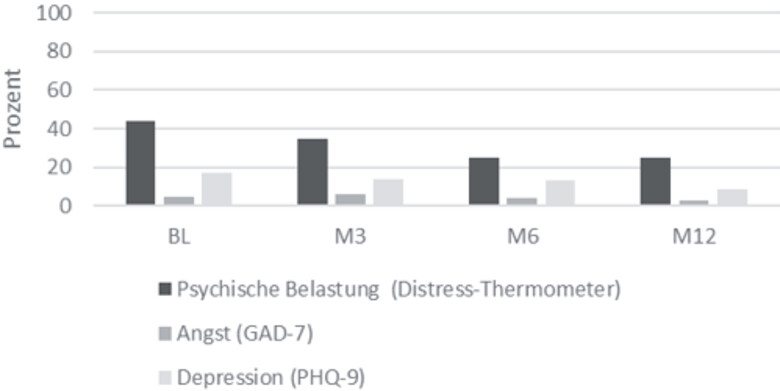
Abb. 3: Anteile erhöhter psychischer Belastung, Angst und Depression zu den Messzeitpunkten BL, M3, M6 und M12
Benutzerfreundlichkeit: Die Benutzerfreundlichkeit wurde zu den Messzeitpunkte M3 (n = 48) und M12 (n = 44) erhoben. Zum Messzeitpunkt M3 gaben 41 von 48 Personen (85%) eine gute Benutzerfreundlichkeit (≥ 70) an, während 7 Personen (15%) eine geringere Benutzerfreundlichkeit (< 70) berichteten. Zum Messzeitpunkt M12 berichteten 36 von 44 Personen (82%) eine gute Benutzerfreundlichkeit (≥ 70), während 8 Personen (18%) eine geringere Benutzerfreundlichkeit (< 70) angaben. Für beide Zeitpunkte zeigte sich ein Mittelwert (M3: M = 84.69, SD = 15.25; M12: M = 80.51, SD = 15.63), der auf eine gute Benutzerfreundlichkeit hindeutet. Es zeigte sich weder ein signifikanter Unterschied zwischen den Geschlechtern (p = 0.804) noch ein signifikanter Unterschied zwischen Personen über 40 Jahren und Personen unter 40 Jahren (p = 0.179).
Bedürfnis nach Psychoonkologischem Kontakt: Während der BL-Befragung gaben 26 Personen (44%) an, eine hohe psychische Belastung zu haben (Wert ≥ 5). Von diesen äusserten 6 Personen (23%) den Wunsch nach Kontakt mit dem psychoonkologischen Dienst. Zusätzlich gaben 3 Personen (9%) mit niedrigerer allgemeiner Belastung an, ebenfalls Kontakt mit dem psychoonkologischen Dienst aufnehmen zu wollen (Tab. 1). Ähnlich dazu berichteten zum Messzeitpunkt M3 18 Personen (35%) über eine erhöhte psychische Belastung. Davon äusserten 6 Personen (33%) den Wunsch nach Kontakt mit dem psychoonkologischen Dienst. Hinzu kamen 4 Personen mit niedrigerer psychischer Belastung, die ebenfalls einen Kontakt wünschten. Zum Messzeitpunkt M6 gaben 14 Personen (26%) an, eine hohe psychische Belastung zu haben, von denen jedoch nur 3 Personen (21%) einen Kontakt zum psychoonkologischen Dienst wünschten. Zusätzlich äusserten 2 Personen mit niedrigerer allgemeiner Belastung den Wunsch nach Kontakt. Zum Messzeitpunkt M12 berichteten schliesslich 11 Personen (23%) über eine hohe allgemeine Belastung. Davon wünschten lediglich 2 Personen (18%) Kontakt mit dem psychoonkologischen Dienst. Darüber hinaus gaben 3 Personen mit niedrigerer allgemeiner Belastung an, ebenfalls Kontakt mit dem psychoonkologischen Dienst aufnehmen zu wollen.
|
Belastung |
Gesamt n |
Kontakt ja n (%) |
Kontakt Nein n (%) |
Gründe für keinen Kontakt (n,% der Gruppe ohne Kontakt) |
|
Hoch (≥5) |
26 |
6 (23%) |
20 (77%) |
Möchte noch abwarten: 5 (19%) Ich werde von meinem Umfeld gut unterstützt: 10 (38%) Habe bereits professionelle Unterstützung: 2 (8%) Kein Interesse: 3 (12%) |
|
Niedrig (<5) |
33 |
3 (9%) |
30 (91%) |
Möchte noch abwarten: 8 (24%) Ich werde von meinem Umfeld gut unterstützt: 11 (33%) Habe bereits professionelle Unterstützung: 1 (3%) Kein Interesse: 1 (3%) |
Hoch = DT ≥5, Niedrig = DT <5. Prozentangaben bei den Gründen beziehen sich auf die jeweilige Teilgruppe ohne Kontaktpräferenz. Fehlende Angaben: Hoch: 0; Niedrig: 9 (27%)
Tab. 1: Psychische Belastung, Wunsch nach Kontakt zum psychoonkologischen Dienst (ja/nein) und Gründe für keinen Kontakt bei BL-Messung (n,%)
|
Antwortmöglichkeit |
BL (n,%) |
M3 (n,%) |
M6 (n,%) |
M12 (n,%) |
|
Ich möchte momentan keinen Kontakt |
29 (49%) |
28 (57%) |
35 (69%) |
21 (68%) |
|
Ich melde mich selbst beim behandelnden Arzt oder einer Pflegefachperson |
20 (34%) |
10 (20%) |
10 (20%) |
4 (13%) |
|
Der behandelnde Arzt oder eine Pflegefachperson soll sich bei mir melden |
0 |
0 |
0 |
1 (3%) |
|
Ich melde mich selbst beim Psychoonkologischen Dienst |
9 (15%) |
6 (12%) |
6 (12%) |
3 (10%) |
|
Der psychoonkologische Dienst soll sich bei mir melden |
1 (2%) |
2 (4%) |
0 |
1 (3%) |
BL = Baseline, M3 = 3 Monate, M6 = 6 Monate, M12 = 12 Monate. Prozentangaben beziehen sich jeweils auf die zu diesem Zeitpunkt antwortenden Teilnehmenden
Tab. 2: Kontaktpräferenzen der Teilnehmenden zu den Messzeitpunkten BL, M3, M6 und M12
Präferenzen des Kontaktangebots: Unter den 59 Teilnehmenden zum Messzeitpunkt BL wurde am häufigsten angegeben, derzeit keinen Kontakt zu wünschen (n = 29; 49 %), gefolgt von der Option «Ich melde mich selber beim behandelnden Arzt oder einer Pflegefachperson» (n = 20; 34 %). Die Kategorie «Ich melde mich selber beim psychoonkologischen Dienst» wurde von 9 Personen (n = 9; 15 %) gewählt, während lediglich 1 Person (2%) angab, dass sich der psychoonkologische Dienst bei ihr melden sollte. Die Option «Der behandelnde Arzt oder eine Pflegefachperson soll sich bei mir melden» wurde nicht gewählt. Es zeigte sich kein signifikanter Unterschied hinsichtlich des Geschlechts (p = 0.730) oder des Alters (p = 0.467).
Auch bei den anderen Messzeitpunkten M3 (n = 49), M6 (n = 51) und M12 (n = 31) wurde die Antwort «Ich möchte momentan keinen Kontakt» am häufigsten gewählt. Tabelle 2 fasst die Antworthäufigkeiten zu den verschiedenen Messzeitpunkten zusammen. Zudem fanden sich auch zu diesen Zeitpunkten keine Unterschiede in Bezug auf Geschlecht und Alter (M3: Geschlecht p = 0.506, Alter über 40 p = 0.157; M6: Geschlecht p = 0.690, Alter über 40 p = 0.075; M12: Geschlecht p = 0.637, Alter über 40 p = 0.764). Die Gründe, weshalb die Teilnehmenden keinen Kontakt wünschten, sind exemplarisch für den ersten Messzeitpunkt in Tabelle 1 dargestellt. Der am häufigsten genannte Grund war «Ich werde von meinem Umfeld gut unterstützt».
Diskussion
Die vorliegende Machbarkeitsstudie zeigt, dass ein wiederholtes elektronisches Belastungsscreening in der onkologischen Routineversorgung grundsätzlich umsetzbar ist. Die Benutzerfreundlichkeit wurde von den teilnehmenden Patient*innen als gut eingestuft. Gleichzeitig zeigt die relativ geringe Zahl angefragter Patient*innen im Verhältnis zu den insgesamt gescreenten Personen, dass strukturelle oder organisatorische Barrieren bei der Rekrutierung bestanden. Dies verdeutlicht, dass die Implementierung eines elektronischen Screenings nicht nur eine technische, sondern v. a. eine prozessuale Herausforderung darstellt und eine klare Einbettung in bestehende klinische Abläufe erfordert.
Fast die Hälfte der Teilnehmenden wiesen zu Behandlungsbeginn eine erhöhte psychische Belastung auf. Dieser Befund deckt sich mit der Literatur zu Prävalenzangaben bei onkologischen Patient*innen (Goerling & Mehnert-Theuerkauf, 2018) und verdeutlicht die klinische Relevanz eines systematischen Belastungsscreenings auch im Schweizer Kontext (Goetz et al., 2025). Des Weiteren zeigte sich, dass es im zeitlichen Verlauf zu einer Abnahme der Belastungs-, Angst- und Depressionswerte kam. Diese im Verlauf beobachtete Abnahme könnte verschiedene Ursachen haben, wie bspw. eine Anpassung an die Erkrankung oder das Ende intensiver Behandlungsphasen. Bemerkenswert ist, dass die durchschnittlichen Werte für Angst und Depression bereits zu Baseline im niedrigen bis moderaten Bereich lagen. Dies könnte mit der Zusammensetzung der Stichprobe zusammenhängen, die überwiegend aus älteren Männern mit Prostatakarzinom bestand, einer Gruppe, die in früheren Studien tendenziell über eine geringer ausgeprägte Psychopathologie berichtet (Bisson et al., 2002).
Ein zentrales Ergebnis ist die wiederholt beobachtete Diskrepanz zwischen erhöhter Belastung und dem Wunsch nach psychoonkologischem Kontakt insbesondere zum ersten Zeitpunkt. Nur ein Teil der belasteten Patient*innen äusserte ein entsprechendes Unterstützungsbedürfnis. Dieses Ergebnis deckt sich mit Befunden aus vorangegangen Studien (Wünsch et al., 2024). Auch hier kann die überwiegend männliche Stichprobe eine mögliche Hypothese für die hohe Ablehnung von psychoonkologischen Unterstützungsangeboten darstellen (Tondorf et al., 2018; Zwahlen et al., 2017). Gleichzeitig gaben auch Personen mit niedriger Belastung an, Kontakt aufnehmen zu wollen. Dies unterstreicht die Bedeutung, neben standardisierten Screeningschwellenwerten stets auch den individuellen Unterstützungswunsch zu berücksichtigen. Eine Einbettung der Screeningergebnisse in ein pflegerisches Aufnahmegespräch wird als sehr sinnvoll erachtet. So können die Ergebnisse zeitnah evaluiert und der individuelle Unterstützungsbedarf koordiniert werden. Aus der Erfahrung in der klinischen Praxis lässt sich ableiten, dass etwa 30 % der Patient*innen bereits durch einfache Massnahmen wie gezielte Informationen oder pflegerische Beratungsgespräche unterstützt werden können. Ferner können auch Beweggründe für eine Ablehnung trotz erhöhtem Belastungswert erfasst und mögliche falsche Vorstellungen geklärt werden (Goetz et al., 2025).
Als Hauptgrund keine Kontaktaufnahme zu wünschen, wurde angegeben, über eine ausreichende Unterstützung durch das soziale Umfeld zu verfügen. Dies deckt sich mit Befunden, die zeigen, dass soziale Ressourcen eine zentrale Rolle bei der Bewältigung der Erkrankung spielen und die Inanspruchnahme professioneller Hilfe beeinflussen (Clover et al., 2015; Dilworth et al., 2014). Als Konsequenz könnte eine systematische Erfassung des sozialen Unterstützungssystems abgeleitet werden, um Patient*innen mit geringer sozialer Unterstützung bestmöglich zu identifizieren. Gleichzeitig könnten Faktoren wie Stigmatisierung psychischer Unterstützung (Matthews et al., 2003), mangelnde Information über psychoonkologische Angebote (Betker et al., 2025; Pichler et al., 2022) oder der Wunsch nach Selbstständigkeit dazu beitragen (Mosher et al., 2014), dass Unterstützungsangebote nicht genutzt werden, selbst wenn eine Belastung vorliegt. Diese Aspekte der möglichen Ablehnung könnten ebenso über ein routinemässiges Aufnahmegespräch adressiert werden.
Die Studie weist mehrere Limitationen auf. Die Stichprobe war klein und hinsichtlich Geschlecht und Tumorentitäten nicht ausgewogen, was die Generalisierbarkeit der Ergebnisse einschränkt. Zudem wurden ausschliesslich Patient*innen mit ausreichenden Deutschkenntnissen und Zugang zu digitalen Endgeräten eingeschlossen. Der Verlust einzelner Datensätze auf der Plattform stellt eine weitere Einschränkung dar. Schliesslich erlaubt das Studiendesign keine Aussagen zur Wirksamkeit des Screenings im Hinblick auf klinische Outcomes oder die tatsächliche Nutzung psychoonkologischer Angebote.
Zusammenfassend zeigen die Ergebnisse, dass ein elektronisches Belastungsscreening grundsätzlich eine praktikable Methode zur wiederholten Erfassung psychischer Belastungen in der Onkologie darstellt. Für eine nachhaltige Implementierung in die Routineversorgung sowie die effektive Anbindung an Unterstützungsangebote ist jedoch ein individuell zugeschnittener Zugang erforderlich, der Patient*innen aktiv informiert und digitale Lösungen mit persönlichem Kontakt im Behandlungsteam kombiniert.
Literatur
Andersen, B. L., DeRubeis, R. J., Berman, B. S., Gruman, J., Champion, V. L., Massie, M. J., Holland, J. C., Partridge, A. H., Bak, K., Somerfield, M. R. & Rowland, J. H. (2014). Screening, assessment, and care of anxiety and depressive symptoms in adults with cancer: An American Society of Clinical Oncology guideline adaptation. Journal of Clinical Oncology, 32(15), 1605–1619.
Andersen, B. L., Lacchetti, C., Ashing, K., Berek, J. S., Berman, B. S., Bolte, S., Dizon, D. S., Given, B., Nekhlyudov, L., Pirl, W., Stanton, A. L. & Rowland, J. H. (2023). Management of anxiety and depression in adult survivors of cancer: ASCO guideline update. Journal of Clinical Oncology, 41(18), 3426–3453.
Betker, L., Buch, K., Berlin, P., Carrasco, A. J. P., Knorrenschild, J. R., Seifart, C. & von Blanckenburg, P. (2025). Barriers and facilitators for the utilisation of psycho-oncological services in German hospitals as perceived by patients and healthcare professionals: A mixed-methods study. BMC Health Services Research, 25(1), 851.
Bisson, J. I., Chubb, H. L., Bennett, S., Mason, M., Jones, D. & Kynaston, H. (2002). The prevalence and predictors of psychological distress in patients with early localized prostate cancer. BJU International, 90(1), 56–61.
Brooke, J. (1996). SUS: A quick and dirty usability scale. In P. W. Jordan, B. Thomas, B. A. Weerdmeester & I. L. McClelland (Hg.), Usability evaluation in industry (S. 189–194). Taylor & Francis.
Bultz, B. D. & Johansen, C. (2011). Screening for distress, the 6th vital sign: Where are we, and where are we going? Psycho-Oncology, 20(6), 569–571.
Butt, Z., Wagner, L. I., Beaumont, J. L., Paice, J. A., Peterman, A. H., Shevrin, D., von Roenn, J. H., Carro, G., Straus, J. L., Muir, J. C. & Cella, D. (2008). Use of a single-item screening tool to detect clinically significant fatigue, pain, distress, and anorexia in ambulatory cancer practice. Journal of Pain and Symptom Management, 35(1), 20–30.
Carlson, L. E. (2013). Screening alone is not enough: The importance of appropriate triage, referral, and evidence-based treatment of distress and common problems. Journal of Clinical Oncology, 31(29), 3616–3617.
Clover, K. A., Mitchell, A. J., Britton, B. & Carter, G. (2015). Why do oncology outpatients who report emotional distress decline help? Psycho-Oncology, 24(7), 812–818.
Dilworth, S., Higgins, I., Parker, V., Kelly, B. & Turner, J. (2014). Patient and health professionals’ perceived barriers to the delivery of psychosocial care to adults with cancer: A systematic review. Psycho-Oncology, 23(6), 601–612.
Donovan, K. A., Grassi, L., Deshields, T. L., Corbett, C. & Riba, M. B. (2020). Advancing the science of distress screening and management in cancer care. Epidemiology and Psychiatric Sciences, 29, e85.
Dreismann, L. & Zimmermann, T. (2023). Psychoonkologisches screening – Interdisziplinäre zusammenarbeit in der onkologie. best practice onkologie, 18(10), 448–454.
Fitch, M. I., Ashbury, F. & Nicoll, I. (2018). Reflections on the implementation of screening for distress (sixth vital sign) in Canada: Key lessons learned. Supportive Care in Cancer, 26(12), 4011–4020.
Getie, A., Ayalneh, M. & Bimerew, M. (2025). Global prevalence and determinant factors of pain, depression, and anxiety among cancer patients: An umbrella review of systematic reviews and meta-analyses. BMC Psychiatry, 25(1), 156.
Goerling, U. & Mehnert-Theuerkauf, A. (Hg.). (2018). Psycho-oncology. 2. Aufl. Springer.
Goetz, A., Kohler, S., Kaufmann-Molnar, I., Hellberg-Naegele, M. & Bickel, V. (2025). Biopsychosoziales screening von krebserkrankten menschen: Handlungsempfehlungen für die praxis. Onkologiepflege Schweiz. https://www.onkologiepflege.ch/fileadmin/user_upload/Downloads/fachmaterial/downloads/2025_OPS_Empfehlungen_Biopsychosoziales_Screening_von_krebserkrankten_Menschen.pdf
Grassi, L., Caruso, R., Riba, M. B., Lloyd-Williams, M., Kissane, D., Rodin, G., McFarland, D., Campos-Ródenas, R., Zachariae, R., Santini, D. & Ripamonti, C. I. (2023). Anxiety and depression in adult cancer patients: ESMO clinical practice guideline. ESMO Open, 8(2), 101155.
Holland, J. C., Andersen, B., Breitbart, W. S., Compas, B., Dudley, M. M., Fleishman, S., Fulcher, C. D., Greenberg, D. B., Greiner, C. B., Handzo, G. F., Hoofring, L., Jacobsen, P. B., Knight, S. J., Learson, K., Levy, M. H., Loscalzo, M. J., Manne, S., McAllister-Black, R., Riba, M. B., … Zevon, M. A. (2010). Distress management. Journal of the National Comprehensive Cancer Network, 8(4), 448–485.
Kortum, P. T. & Bangor, A. (2013). Usability ratings for everyday products measured with the system usability scale. International Journal of Human-Computer Interaction, 29(2), 67–76.
Kroenke, K., Spitzer, R. L. & Williams, J. B. W. (2001). The PHQ-9: Validity of a brief depression severity measure. Journal of General Internal Medicine, 16(9), 606–613.
Matthews, A. K., Corrigan, P. W. & Rutherford, J. L. (2003). Mental illness stigma as a barrier to psychosocial services for cancer patients. Journal of the National Comprehensive Cancer Network, 1(3), 375–379.
Mehnert, A., Müller, D., Lehmann, C. & Koch, U. (2006). Die deutsche Version des NCCN-Distress-Thermometers: Empirische Prüfung eines Screening-Instruments zur Erfassung psychosozialer Belastung bei Krebspatienten. Zeitschrift für Psychiatrie, Psychologie und Psychotherapie, 54(3), 213–223.
Mosher, C. E., Winger, J. G., Hanna, N., Jalal, S. I., Fakiris, A. J., Einhorn, L. H., Birdas, T. J., Kesler, K. A. & Champion, V. L. (2014). Barriers to mental health service use and preferences for addressing emotional concerns among lung cancer patients. Psycho-Oncology, 23(7), 812–819.
Pichler, T., Herschbach, P., Frank, T., Mumm, F. & Dinkel, A. (2022). Barrieren der Inanspruchnahme psychoonkologischer Versorgung. Die Onkologie, 28(8), 708–712.
Pirl, W. F., Fann, J. R., Greer, J. A., Braun, I., Deshields, T., Fulcher, C., Harvey, E., Holland, J., Kennedy, V., Lazenby, M., Wagner, L., Underhill, M., Walker, D. K., Zabora, J., Zebrack, B. & Bardwell, W. A. (2014). Recommendations for the implementation of distress screening programs in cancer centers: Report from the American Psychosocial Oncology Society (APOS), Association of Oncology Social Work (AOSW), and Oncology Nursing Society (ONS) joint task force. Cancer, 120(19), 2946–2954.
Singer, S., Danker, H., Roick, J., Einenkel, J., Briest, S., Spieker, H., Dietz, A., Hoffmann, I., Papsdorf, K., Meixensberger, J., Mössner, J., Schiefke, F., Dietel, A., Wirtz, H., Niederwieser, D., Berg, T. & Kersting, A. (2017). Effects of stepped psychooncological care on referral to psychosocial services and emotional well-being in cancer patients: A cluster-randomized phase III trial. Psycho-Oncology, 26(10), 1675–1683.
Spitzer, R. L., Kroenke, K., Williams, J. B. W. & Löwe, B. (2006). A brief measure for assessing generalized anxiety disorder: The GAD-7. Archives of Internal Medicine, 166(10), 1092.
Tondorf, T., Grossert, A., Rothschild, S. I., Koller, M. T., Rochlitz, C., Kiss, A., Schaefert, R., Meinlschmidt, G., Hunziker, S. & Zwahlen, D. (2018). Focusing on cancer patients’ intentions to use psychooncological support: A longitudinal, mixed-methods study. Psycho-Oncology, 27(6), 1656–1663.
Van den Hurk, C. J. G., Mols, F., Eicher, M., Chan, R. J., Becker, A., Geleijnse, G., Walraven, I., Coolbrandt, A., Lustberg, M., Velikova, G., Charalambous, A., Koczwara, B., Howell, D., Basch, E. M. & van de Poll-Franse, L. V. (2022). A narrative review on the collection and use of electronic patient-reported outcomes in cancer survivorship care with emphasis on symptom monitoring. Current Oncology, 29(6), 4370–4385.
Wang, Y.-H., Li, J.-Q., Shi, J.-F., Que, J.-Y., Liu, J.-J., Lappin, J. M., Leung, J., Ravindran, A. V., Chen, W.-Q., Qiao, Y.-L., Shi, J., Lu, L. & Bao, Y.-P. (2020). Depression and anxiety in relation to cancer incidence and mortality: A systematic review and meta-analysis of cohort studies. Molecular Psychiatry, 25(7), 1487–1499.
Wünsch, A., Jeske, N., Röderer, N. & Meiss, F. (2024). Ambulantes psychosoziales Screening in einem Hautkrebszentrum: Akzeptanz, psychosoziale Belastung und Inanspruchnahme von Beratungsangeboten: Eine Post-hoc-Analyse im Rahmen der Qualitätssicherung. Die Dermatologie, 75(8), 629–639.
Zeilinger, E. L., Oppenauer, C., Knefel, M., Kantor, V., Schneckenreiter, C., Lubowitzki, S., Krammer, K., Popinger, C., Kitta, A., Kum, L., Adamidis, F., Unseld, M., Masel, E. K., Füreder, T., Zöchbauer-Müller, S., Bartsch, R., Raderer, M., Prager, G., Krauth, M. T., Gaiger, A. (2022). Prevalence of anxiety and depression in people with different types of cancer or haematologic malignancies: A cross-sectional study. Epidemiology and Psychiatric Sciences, 31, e74.
Zimmerman, M. (2019). Using the 9-item patient health questionnaire to screen for and monitor depression. JAMA, 322(21), 2125.
Zimmermann, T., Schäffeler, N., Goerling, U. & Scholl, I. (2025). Psychoonkologisches Distress-Screening: Relevanz in der Versorgung von Krebserkrankten. Die Onkologie, 31(12), 1273–1279.
Zwahlen, D., Tondorf, T., Rothschild, S., Koller, M. T., Rochlitz, C. & Kiss, A. (2017). Understanding why cancer patients accept or turn down psycho-oncological support: A prospective observational study including patients’ and clinicians’ perspectives on communication about distress. BMC Cancer, 17(1), 385.
Improving early detection of psychological distress in cancer patients
And referral to psycho-oncology through electronic distress screening
Abstract: Psychological distress, anxiety, and depressive symptoms are common among oncology patients but are not consistently assessed in routine care. Electronic distress screenings may facilitate early identification of at-risk patients and support patient-centered referral to psycho-oncological services. This study evaluated the feasibility of implementing a repeated electronic distress screening (eDistressScreen) in routine oncology care at the University Hospital Bern. Adult patients with solid tumors or hematologic malignancies starting a new treatment were invited to participate. Screening was conducted at baseline, 3, 6, and 12 months via the Evita eHealth platform, assessing psychological distress (Distress Thermometer), depressive symptoms (PHQ-9), and anxiety (GAD-7). Patient preferences for psycho-oncological contact and usability of the system (System Usability Scale, SUS) were also recorded. Of 80 invited patients, 76 (95%) consented. Baseline screening was completed by 59 patients (78%), with follow-up participation ranging from 63 % to 70 %. 14 % of screenings were self-initiated. At baseline, 44 % reported elevated distress. Mean distress, anxiety, and depression scores declined over time. Only a subset of patients with elevated distress expressed a need for psycho-oncological support (23%), while some patients with low distress indicated support needs (12%). Usability was rated as good (SUS ≥ 70). Repeated electronic distress screening is feasible and user-friendly in routine oncology care. The discrepancy between measured distress and expressed support needs highlights the importance of incorporating individual preferences alongside standardized screening scores. Electronic screening can enhance patient-centered psycho-oncological care but should be complemented by personal contact and adequate information about available support services.
Keywords: feasibility study, psychological distress of cancer patients, anxiety, depression, electronic screening, eHealth, patient preferences
Biografische Notiz
Dr. phil. Janine Spitzhüttl promovierte im Bereich der onkologischen Spätfolgen im Kindes- und Jugendalter an der Universitätsklinik für Kinderheilkunde sowie an der Universität Bern. Aktuell arbeitet sie in der Psychoonkologie an der Universitätsklinik für Medizinische Onkologie in Bern. Parallel dazu befindet sie sich in Weiterbildung zur Gestalttherapeutin (IGW) und zur Psychoonkologin (WPO).
Prof. Dr. phil. Karin Ribi ist Vizedirektorin Forschung ad interim an der Careum Hochschule Gesundheit, Teil der Kalaidos Fachhochschule Schweiz. Sie leitet einen Forschungsschwerpunkt zu den Erfahrungen von Patient:innen mit der Gesundheitsversorgung. Im Rahmen der klinischen Krebsforschung forscht sie zudem bei der Foundation for International Breast & Lung Cancer Research (ETOP IBCSG) und dem Swiss Cancer Institute (ehemals SAKK) zu verschiedenen Themen, darunter Lebensqualität, kognitive Folgen einer Krebserkrankung, geriatrische Onkologie und Resilienz.
Prof. Dr. med. Daniel M. Aebersold ist der Lehrstuhlinhaber für Radio-Onkologie und Strahlentherapie an der Universität Bern und Direktor der Universitätsklinik für Radio-Onkologie am Inselspital. Unter seiner Gesamtverantwortung sind verschiedene Forschungsprogramme aktiv in den Bereichen klinischer Interventionsstudien, Medizinphysik/Innovation, Data Science/AI und Radiobiologie. Er ist Chairman des Direktoriums des University Comprehensive Cancer Center Inselspital UCI, das sich für die konsequente Optimierung der Behandlung und Betreuung von Krebspatient:innen einsetzt.
Timo Nannen ist Leitender Studienkoordinator an der Universitätsklinik für Radio-Onkologie. Er begleitet die Planung, Koordination und Durchführung klinischer Studien. Seine Arbeitsschwerpunkte liegen in der Studienorganisation und Qualitätssicherung.
Sabine Kaufmann-Schopfer arbeitet als fachführende Pflegeexpertin im Medizinbereich Tumor am Inselspital, Bern. Nebst der langjährigen klinischen Tätigkeit als Advanced Practice Nurse im Sarkomzentrum hat sie ein Betreuungsangebot für Patienten:innen mit Sarkome und ihren Angehörigen entlang des ganzen Behandlungspfades (Diagnose bis Nachsorge oder Palliative Care) aufgebaut. Der Fokus lag dabei auf der psychoonkologischen Beratung. Sie engagiert sich im Vorstand der Schweizer Gesellschaft für Psychoonkologie (SGPO).
Prof. Dr. phil. Jürg Bernhard, Psychoonkologe und Psychotherapeut FSP war Leiter des Psychoonkologischen Dienstes der Universitätsklinik für Medizinische Onkologie am Inselspital in Bern. Er unternahm psychoonkologische Forschung im Rahmen klinischer Studien der International Breast Cancer Study Group und der Schweizerischen Arbeitsgemeinschaft für Klinische Krebsforschung. Weiterhin engagierte er sich in der Arzt-Patient-Kommunikation.
Prof. Dr. phil. Alexander Wünsch ist Leiter der Psychoonkologie an der Universitätsklinik für Medizinische Onkologie sowie am Universitären Cancer Center Inselspital (UCI) in Bern. Er ist Co-Präsident der Schweizer Gesellschaft für Psychoonkologie (SGPO). Neben seinen klinischen und Lehrtätigkeiten widmet er sich mitunter der Psychoonkologische Versorgungsforschung. Mit der beschrieben Forschung sieht er eine Möglichkeit, die psychoonkologische Mitversorgung von belasteten Krebspatient:innen bedarfsgerecht in den medizinischen Behandlungspfad zu integrieren.
Kontakt
E-Mail: alexander.wuensch@insel.ch